
Чому цукровий діабет 1-го типу невиліковний?
Цукровий діабет 1-го типу — це хронічне аутоімунне захворювання, при якому руйнування β-клітин підшлункової залози призводить до дефіциту інсуліну і, як наслідок — гіперглікемії (високий рівень цукру в крові).
Вчені усього світу у пошуках методу, як вилікувати захворювання раз і назажди. І є певні успіхи. Проте, досі всі люди з діабетом 1-го типу повинні приймати інсулін, щоб жити та постійно контролювати рівень цукру в крові.
Чому діабет 1-го типу невиліковний? Поговоримо про причини та перспективи лікування ЦД 1.

- Автор: Ольга Гончар, медична редакторка
- access_time
Інсулін в центрі уваги
Інсулін — це білковий гормон, що виробляється β-клітинами, які розташовані в острівцях Лангерганса підшлункової залози, що відіграє центральну роль у вуглеводному та жировому обміні. Підшлункова залоза дорослої здорової людини (тобто, людини без діабету) налічує близько мільйона острівців (загальною масою від одного до півтора грама).
Одним із визначальних ефектів інсуліну є те, що він стимулює засвоєння глюкози, що надійшла з їжею м'язами та жировою тканиною. Інсулін — єдиний гормон, що знижує рівень глюкози в крові.
Разом зі своїми попередниками препроінсуліном і проінсуліном, інсулін також є ключовою ціллю (антигеном (АГ)) при аутоімунному руйнуванні острівців підшлункової залози, що призводить до ЦД 1-го типу.
ЦД 1-го типу: генетика та імунна система
ЦД 1-го типу — це складне захворювання, в якому бере участь безліч різних імунних «гравців» (як вроджених, так і адаптивних), сприйнятливий генетичний фон та невловимі фактори навколишнього середовища.
Можливі причини розвитку діабету: повний список факторів ризику
Для розвитку ЦД 1-го типу необхідна наявність генетичної схильності, що доведено наявністю різного ступеня асоціації із захворюванням деяких ділянок геному людини.
Схильність до автоімунного процесу, який викликає ЦД 1-го типу визначається багатьма генами. Натепер існують докази про взаємозв'язок понад 40 окремих геномних локалізацій з розвитком ЦД 1-го типу.
Суть автоімунного ураження полягає в тому, що ці генетичні мутації спонукають імунну систему під дією певних чинників втрачати здатність відрізнити шкідливі мікроби від клітин та тканин організму, тому імунна система атакує власні β-клітини, що виробляють інсулін.
Водночас для реалізації генетичної схильності необхідні чинники довкілля, які виступають як тригери автоімунного ураження β-клітин підшлункової залози та сприяють виникненню клінічної картини хвороби. Багато факторів зовнішнього середовища, з якими організм контактує в ранньому віці, можуть бути тригерами, що стимулюють імунну систему до руйнування власних β-клітин. Це інфекційні фактори (віруси), харчові компоненти та токсини. Ентеровіруси, такі як Коксакі типу В та збудники кору, за механізмом молекулярної мімікрії можуть спровокувати руйнування бета-клітин. Вигодовування коров’ячим молоком та сумішами, виготовленим на його основі в ранньому дитячому віці, може бути діабетогенним фактором в осіб, що мають генетичну схильність до хвороби. Ризик розвитку діабету може зростати також при недостатньому забезпеченні дитини вітаміном Д.
Руйнування β-клітин незворотне
При автоімунному процесі власні β-клітини та інсулін сприймаються клітинами імунної системи (зокрема Т-лімфоцитами) як чужорідні агенти (аутоантигени), які запускають каскад імунних реакцій, спрямованих на знешкодження «чужорідного агента». Імунна система виділяє низку антитіл та спеціально «навчених» клітин, які накопичуються в острівцевому апараті підшлункової залози, викликають процес запалення (інсулініт) та поступово знищують всі інсулінпродукуючі клітини.
Це постійне цілеспрямоване руйнування може залишатися непоміченим протягом багатьох років, а перші клінічні симптоми стають очевидними лише після того, як більшість β-клітин було знищено або виведено з ладу, що робить людину залежною від ін’єкцій інсуліну. На момент дебюту (виявлення) захворювання пацієнти знаходяться на кінцевій стадії, коли від 60 до 90% β-клітин вже знищено.
На додаток до цього існують дані, що в острівцях Лангерганса існує дуже обмежена кількість стовбурових клітин, тому вони не в змозі відновитись.
Перспективи лікування ЦД 1-го типу
Головним і основним напрямком терапії ЦД 1-го типу залишається постійна інсулінотерапія.
Останніми роками дослідники працюють над новими підходами у терапії ЦД 1-го типу, спрямованими на збереження або відновлення ендогенного (внутрішнього) продукування інсуліну.
Трансплантація клітин острівцевого апарату підшлункової залози є експериментальним методом лікування, яка покликана замінити зруйновані острівці новими острівцями від донорів органів. Проте через технічні складності збереження функціональної здатності пересаджених клітин, цей метод лікування все ще перебуває на етапі досліджень.
Новий метод лікування діабету 1 типу отримав дозвіл FDA на початок клінічних випробувань
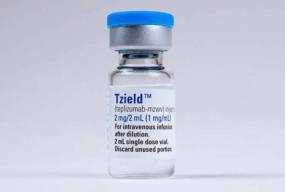
Імунна терапія є ще одним перспективним методом запобігання остаточного знищення інсулінпродукуючих клітин. ЇЇ метою є «перепрограмування» імунної системи таким чином, щоб вона більше не атакувала та руйнувала клітини підшлункової залози, що виробляють інсулін. 17 листопада 2022 року Управління з контролю за якістю харчових продуктів і медикаментів (FDA) схвалило теплізумаб як фармакологічне втручання для затримки дебюту ЦД 1-го типу у дорослих і дітей віком від 8 років, які мають високий ризик розвитку 3 стадії ЦД 1-го типу (абсолютного інсулінодефіциту).
Читайте також:
«Звідки взявся мій діабет?» 9 популярних питань і відповідей для новачків
Потенційні ліки від діабету знайшли в клітинах людського шлунку
Генетика цукрового діабету: Причини виникнення та ризики для вашої дитини

Діабетична аптечка (онлайн версія) від 6 жовтня 2025
Читати номер















Ви не авторизовані